Hodenhochstand (Maldescensus testis, Kryptorchismus)
Als Ursache werden verschiedenste zusammenwirkende Störungsmechanismen angesehen. Die Häufigkeit (Inzidenz) beträgt beim Reifgeborenen 4 %, wobei 75 % der – auf ihrer Wanderung zurückgebliebenen (maldeszendierten) - Hoden innerhalb der ersten drei Lebensmonate (Stichwort: „Minipubertät“) spontan deszendieren, also doch noch „hinunterwandern“ und die reguläre Position im Hodensack erreichen.
In der Diagnostik spielt neben der Inspektion, der bimanuellen Palpation und der Ultraschalluntersuchung, heute die Laparoskopie (Bauchspiegelung) eine wesentliche Rolle, während die Computertomographie und die Magnetresonanz als diagnostische Instrumente der Hodenlokalisation in den Hintergrund getreten sind.
Die „konservative Therapie“, wie z.B. die LHRH Applikation, hat die größten Erfolgschancen eine Hodenwanderung auszulösen, wenn ein beidseitiger Hodenhochstand vorliegt. Die Hormongabe hat aber auch Vorteile auf den Eintritt der Keimzellen in die Reifungsphase und damit die spätere Fruchtbarkeit, auch wenn sie zu keiner Lageveränderung des Hodens geführt hat (adjuvante Hormontherapie). Bei allen Formen der Hodenektopie (Fehllage) sowie der Hodenretention ist eine operative Korrektur angebracht, in Form der typischen Orchidolyse (Lösung des Hodens von Teilen des umgebenden Gewebes) und der skrotalen Orchidopexie (Fixation im Hodensack). In den letzten Jahren wurde der optimale Operationszeitpunkt zwischen um das erste Lebensjahr festgelegt, da danach die Fruchtbarkeit sukzessive beeinträchtigt wird. Hier spielt die „Überwärmung“ des Hodens und auch immunologische Vorgänge eine Rolle. Bei Orchidolysen und – pexien im sehr frühen Säuglingsalter (deutlich unter 1 Jahr) besteht ein höheres Risiko einer Samenstrangtraumatisierung (notwendiger Zug am Samenstrang; sehr kleine Gewebsstrukturen) und damit die Gefahr einer postoperativen Hodenatrophie. Die Hormongabe verfestigt aber auch das Gewebe, so dass für die Operation bessere Ausgangsbedingungen erzielt werden. Wichtig für den Erfolg ist, dass der behandelnde Arzt ausschließlich bzw. großteils Kinder operiert und somit mit dem zarten Gewebe routinebedingt besser umgehen kann. Dazu kommt natürlich auch die Verwendung einer Lupenbrille.
1. EMBRYOGENESE, ANATOMIE und DESCENSUS
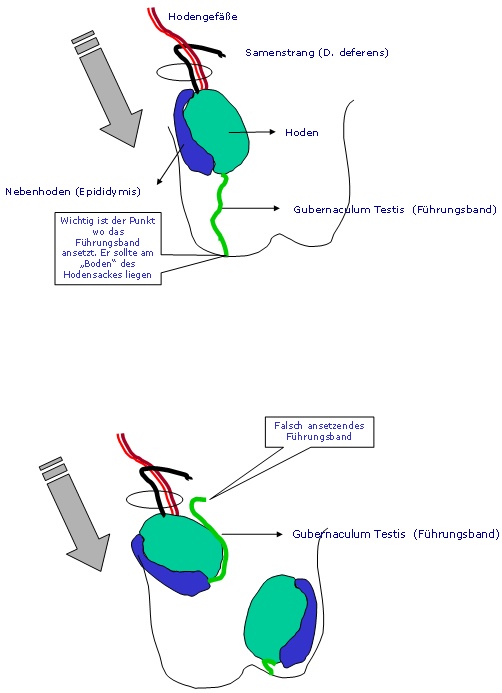
Die Hoden (Gonaden) werden in der 4. Embryonalwoche als Genitalleiste (Proliferation des Zölomepithels) zwischen der Urniere und dem dorsalen Mesenterium angelegt. In der 6. Embryonalwoche wandern dann die Keimzellen in die Gonadenanlage ein. Am Ende der 8. Embryonalwoche sind die Hoden und die Reste der Urniere über ein Mesenterium urogenitale mit der hinteren Leibeswand verbunden. Vom unteren Pol der Keimdrüse zieht eine peritoneale Umschlagsfalte, die als kaudales Keimdrüsenband bezeichnet wird. Dieses setzt sich als Bindegewebsstrang bis in den Skrotalwulst fort und wird als Gubernaculum testis (Führungsband) bezeichnet. Das Führungsband leitet des Hoden auf seinem Weg durch den Leistenkanal in den Hodensack.
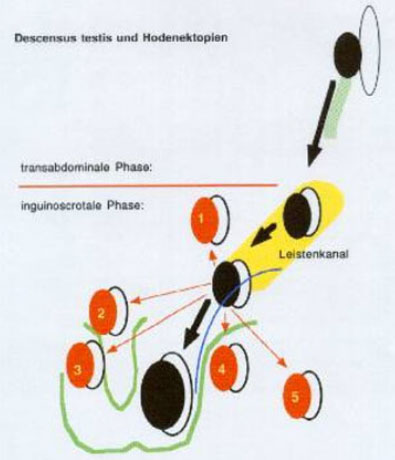
Der Descensus testis (Hodenwanderung nach „unten“) erfolgt nach heutiger Ansicht in 2 Phasen (Hutson and Hasthorpe 2005): 1. Die transabdominale Phase und 2. Die inguinoscrotale Phase (1). (schwarz gezeichnete Gonade, weiß der Nebenhoden, der am Weg immer mehr den Hoden „umklammert“).
Descensus Testis
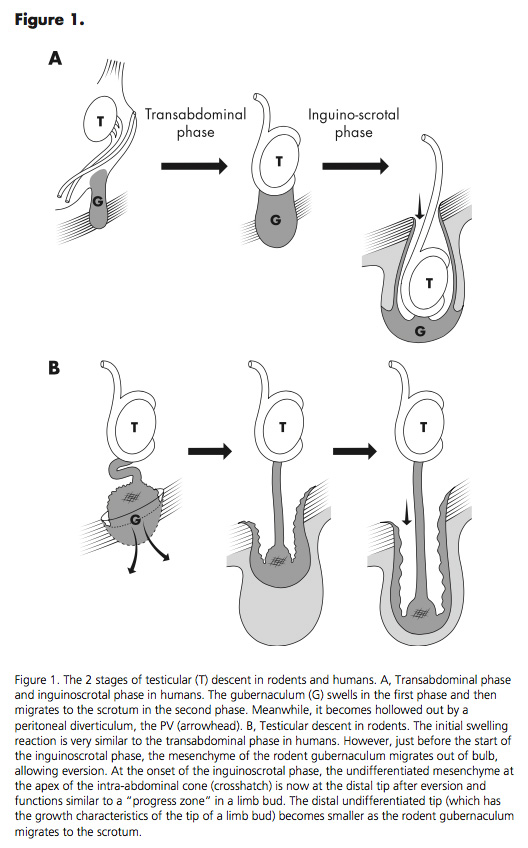
Im 2. Embryonalmonat erfolgt ein rasches Wachstum des Embryos, dadurch kommt der Hoden 2 Segmente weiter caudal (tiefer) zu liegen. Im 3. Embryonalmonat (3. Schwangerschaftsmonat) hat der Hoden die Leistenregion erreicht. Die Blutversorgung aus der „mittleren Aorta“ bleibt erhalten, die Hodengefäße steigen von der ursprünglichen Segmentebene in die Inguinalregion ab. Die Steuerung dieser ersten Phase des Descensus ist noch nicht endgültig geklärt. Man weiß, dass das Gubernaculum testis anschwillt und der Anti-Müller Faktor (auch MIS sog. Müllerian Inhibiting Substance genannt) eine regulierende Rolle spielt (2). Androgene (männliche Hormone) spielen in dieser Phase keine Rolle.
Der Hoden bleibt im Bauchraum vor dem Leistenkanal bis zum 7. Embryonalmonat liegen, erst danach erreicht er durch den inguinoscrotalen Descensus seine endgültige Position (3). Die Steuerung erfolgt hormonal und auch nerval, wie Untersuchungen der letzten Jahre zeigten. Offensichtlich wird durch LHRH (Luteinisierendes Hormon Releasing Hormon) ein LH-Anstieg ausgelöst. Dieser führt zu einer vermehrten Testosteron Produktion. Testosteron stimuliert die nervale Differenzierung des Nervus genitofemoralis, in dem vermehrt CGRP (Calcitonin-Gene-Related-Peptide) nachweisbar wird. CGRP führt im Experiment zu verstärkten Kontraktionen des Gubernaculum testis. Das Resultat ist der komplette Descensus. Hier zeigen sich atiologische Zusammenhänge des häufigen Kryptorchismus bei Patienten mit Rückenmarksläsionen (z.B. bei Kindern mit Meningomyelocele).
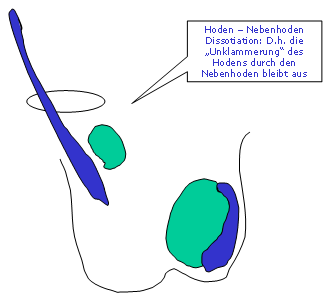
Bei Durchtritt durch den Leistenkanal wird der Hoden vom rasch an Größe zunehmenden Nebenhoden deutlicher umklammert. Die Entwicklung des Nebenhodens erfolgt aus dem so genannten Wolff´schen Gang. Fehlt diese Verbindung so entstehen die verschiedenen Grade der Hoden-Nebenhoden-Dissoziation, die je weiter kranial der Descensus zu stehen kommt, um so ausgeprägter sind und ein Fertilitätsproblem darstellen können.
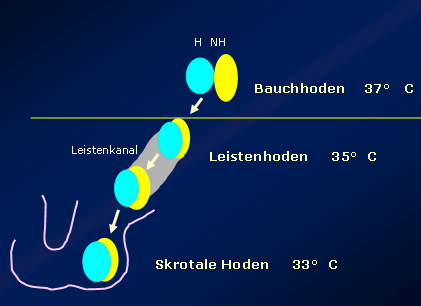
Mit dem Descensus gelangt der Hoden in eine zunehmend kühlere Umgebunstemperatur, die für die Fertilität eine große Rolle spielt. Der Bauchhoden (höchster Grad an Infertilität) liegt in einer Temperaturzone von etwa 37 °C, der Leistenhoden in 35°C und der scrotale Hoden in 33 °C.
2. INZIDENZ (Häufigkeit)
Die Inzidenz bei Reifgeborenen unmittelbar nach der Geburt beträgt 3 – 4 %, bei Frühgeborenen etwa 25 % und bei Kindern mit einem Gewicht unter 1000 g um 60 % (10). 75 % der nicht deszendierten Hoden der Neugeborenen deszendieren spontan in den ersten 9 Lebensmonaten (!). Hier sollte man also ruhig zuwarten. Die größte Chance eines verspäteten Desecensus besteht in den ersten Lebensmonaten. Nach dem 1. Lebensjahr ist ein weiteres Absteigen des Hodens praktisch ausgeschlossen. Danach liegt auch die Häufigkeit eines Maldescensus testis unter 1% (0,8%). In 53 – 58 % findet man die Lageanomalie rechts, in 42 – 47 % links und in 10-25 % beidseits.
3. PATHOGENESE (Entwicklung der Erkrankung)
Die komplexen Steuerungsmechanismen des biphasischen Descensus (zweiphasigen Abstiegs) können vielfach gestört werden. Folgende krankheitsauslösende Faktoren bzw. Mechanismen spielen nach heutiger Ansicht eine Rolle:
- Ein hormonales Steuerungsproblem z.B. durch eine Mangel an Gonadotropinen, der die Funktion der Achse Hypothalamus – Hypophyse – Gonade (Testosteronspiegel) stört (relevant bei beidseitigem Maldescensus).
- Probleme im Zusammenhang mit der Anti-Müller-Substanz (MIS) (relevant bei beidseitigem Maldescensus).
- Nervale Fehlsteuerung bzw. mangelhafte maskuline Differenzierung des Nervus genitofemoralis und Fehlfunktion begründet auf der Wirkung CGRP (Calcitonin Gene Related Peptide führt experimentell zu Kontraktionen des Gubernaculums) werden diskutiert (relevant bei beidseitigem Maldescensus).
- Mangehafte Funktion oder auch Fehlinsertion des Gubernaculums (falsches Ansetzen des Führungsbandes), das als Leitschiene dient (relevant bei einseitigem Maldescensus).
- Kurzer, nicht mitwachsender Funiculus spermaticus (Samenstrang), der zur Hodenascension (Hochsteigen des Hodens, nachdem der Körper im Gegensatz zum Samenstrang ein Längenwachstum zeigt) führt.
- Zu niedriger intraabdomineller Druck (Druck im Bauchraum, relevant bei beidseitigem Maldescensus), z.B. im Rahmen eines angeborenen Bauchdeckendefektes (Gastroschisis, Omphalocele, Prune Belly Syndrom, etc.)
- Der durch Voroperationen, im Rahmen von Narbenbildung, verursachte Hodenhochstand (z.B. OP eines Leistnbruches).
4. NOMENKLATUR:
I. Palpabler Hoden
- Der normale Hoden: In liegender und stehender Position sind beide Hoden sichtbar und im unteren Scortalfach tastbar.
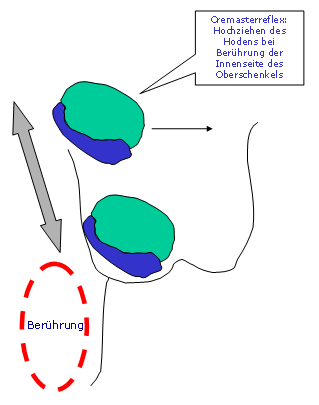
- Der retraktile Hoden (sogenannter Pendelhoden): Der Hoden ist beim liegenden oder stehenden Kind, verursacht durch eine gut kontrahiereden Muskulus cremaster, nicht im Scrotalfach (regulärer Position), kann aber in diese Position herabgezogen werden und verbleibt auch dort (20). Es gibt auch einen sogenannten „Muskulus – Cremaster – Reflex“: Dieser führt zu einem Hochziehen des Hodens bei Berührung der Innenseite des Oberschenkels. Die Kontraktilität des Muskulus cremaster steigt nach dem 1. Lebensjahr an, erreicht ihren Höhepunkt im Volksschulalter und sinkt dann wieder bis zum 11. Lebensjahr ab. Beide Scrotalhälften (Hodensackanteile) sind gleich gut entwickelt und beim schlafenden Kind, oder im warmen Bad gleiten beide Hoden in ihre reguläre Position im Hodensack. Der Befund eines Pendelhodens findet sich meist beidseits. In der Pubertät wird der Hoden größer als der äußere Inguinalring (Leistenring) und „pendelt“ nicht mehr. Obwohl für den Befund unterschiedlichste Ansichten vorliegen, glaubt man heute an eine später nur wenig oder gar nicht beeinträchtigte Fertilität bei Männern mit definitionsgemäß eindeutigem Pendelhoden. Es ist daher besonders wichtig, einen Pendelhoden von einem maldeszendierten Hoden (wirklicher Hodenhochstand) zu unterscheiden. Hier bedarf es einer genauen Untersuchung. Hoden, die eindeutig in ihre regelrechte Position im Hodensack gebracht werden können (ausstreifende Bewegung von oben über den Bereich der Leiste in Richtung Hodensack), sind nicht fertilitätsgefährdet. Als Anhaltspunkt zur Beurteilung kann die Messung des Abstandes zwischen Hodenmittelpunkt und Tubernaculum pubicum (Fortsatz am Schambeinknochen) herangezogen werden. Der normal gesunde (physiologische) Abstand bei Kindern vom 1. Lebensmonat bis zum 7. Lebensjahr bleibt mit einer Distanz von 6 ± 1 cm konstant. Erst nach dem 7. Lebensjahr wird dieser Abstand größer.
- Der ascendierende (aufsteigende) Hoden (<2%): Ein primär im Scrotalfach (Hodensack) lokalisierter Hoden retrahiert sich zunehmend aufgrund eines inadäquaten Wachstums des Funiculus spermaticus. Aufgrund der späteren Entwicklung des Hodenhochstandes erfolgt die operative Korrektur ebenfalls später. Hier ergibt sich die Feststellung, dass der Hoden unmittelbar nach der Geburt regulär im Hodensack zu tasten war und erst später plötzlich im Rahmen einer neuerlichen Untersuchung durch den Kinderarzt seine Position und Lage nach oben verändert hat. Davon unterscheiden sich die Hodenhochstände, die nach einer Leistenbruchoperation durch operationsbedingte Narbenzüge als Komplikation auftreten können. Diese Hodenhochstände sind im Keiepithel mit einem gesunden Hoden vergleichbar.
- Die Hodenektopie: Wenn der Hoden außerhalb des normalen Abstiegsweges zu liegen kommt, z.B. verursacht durch eine Fehlinsertion des Gubernaculum testis, bezeichnet man das als Hodenektopie. Die häufigste Form ist die epifasciale inguinale Ektopie. Weitere Formen sind die penile, transversale, femorale und perineale Ektopie. Der Funiculus spermaticus hat eine normale Länge und die Operation ist deshalb relativ einfach. Die ipsilaterale Scrotalhälfte ist unterentwickelt. Anamnestisch kann ein ektoper Hoden niemals im Scrotum nachgewiesen werden (rot gezeichnete Gonade in der Abbildung über die zweiphasige Hodenwanderung).
- Die Hodenretention oder der Kryptorchismus (echte Retention): Der Hoden bleibt entlang des normalen Abstiegsweges „liegen“ und wandert nicht weiter, ist also nicht im Hodensack tastbar. Der betroffene Hodensackanteil ist klein. Der Gleithoden ist eine milde Variante der echten Retention. Der Hoden kann zwar ins obere Scrotalfach federnd verlagert werden, gleitet jedoch nach dem Loslassen in seine ursprüngliche Position zurück. Der Samenstrang ist hier zu kurz entwickelt.
- Durch Voroperationen verursachter hochstehender Hoden:
Nach Hernienoperationen oder anderen Eingriffen an der Leiste kommt ein ursprünglich normal positionierter Hoden durch Narbenzug „weiter oben“ zu liegen. - Endokrinopathisch (durch eine hormonale Fehlsteuerung):
Die Hoden liegen maldeszendiert entlang des normalen Abstiegsweges. Typisch ist die beidseitige Retention, also dass beide Hoden betroffen sind.
II. Nicht palpabler Hoden:
Hier kann man bei der tastenden (palpierenden) Untersuchung den Hoden nicht tasten. Durch die stetige Weiterentwicklung der Ultraschallgeräte und der Verbesserung der hochauflösenden – hochfrequenten Schallköpfe kann man retinierte Hoden im Leistenkanal finden. Die Magnetresonanztomografie (MRT) hat hier die Bedeutung aufgrund einer Vielzahl von falschen Befunden verloren.
- Kanalikulär (Leistenhoden): Der Hoden liegt zwischen innerem und äußerem Leistenring und kann besonders bei adipösen Knaben durch das darüber liegende Fett- und Bindegewebe nicht getastet werden.
- Intraabdomineller Hoden (Bauchhoden): Der Hoden liegt proximal des inneren Leistenringes im Retroperitonealraum. In etwa 90 % ist der Leistenkanal offen und das Gubernaculum testis tritt in den Leistenkanal ein. In 10 % ist der innere Leistenring verschlossen und das Gubernaculum und der Processus vaginalis fehlen.
- Fehlender Hoden (Anorchie): Eine Anorchie findet sich in 4% aller Fälle mit der Diagnose „Kryptorchismus“/ Ursprünglich nimmt man an, dass der Hoden vorliegt aber nicht tastbar ist. 80% der Anorchien sind einseitig. Die rechte Seite ist häufiger betroffen und ist gelegentlich mit einer gleichseitigen Nichtentwicklung der Niere und des Harnleiters kombiniert (13,26). Die Hodenagenesie (es ist kein Hoden angelegt) basiert auf einer fehlenden embryonalen Entwicklung. An der betroffenen Seite können sich embryonale Restgewebsstrukturen finden, die ein aber erhöhtes Entartungsrisiko aufweisen und daher operativ entfernt werden sollen. In seltenen Fällen tritt eine Anorchie mit einem, bei Geburt unauffälligen äußeren Genitale, aber blind in der Leiste endendem Samenstrang (Ductus deferens und Hodengefäße) auf. Eine Ursache dafür, dass sich keine Hoden finden (Hodenaplasie oder „vanishing testis syndrome“) dürfte eine bilaterale intrauterine Hodentorsion (Drehung des Samenstranges, gefolgt von einem Durchblutungstopp während der Schwangerschaft) bei ursprünglich normal angelegten Hoden sein (27). Diese Kinder weisen einen erhöhten FSH- und LH-Spiegel auf. Im Rahmen eines HCG-Stimulationstests fehlt der Anstieg von Testosteron, d.h. es ist kein hormonproduzierendes Hodengewebe vorhanden.
5. DIAGNOSTIK
I. Inspektion und Palpation
Die Untersuchung wird sowohl am liegenden als auch am stehenden Kind vorgenommen. Wir empfehlen bei fraglichen Befunden mehrere (etwa 2-3) Untersuchungen vor der endgültigen Diagnosestellung, da bei unvorsichtigem Untersuchungsgang ein retraktiler Hoden als echte Retentio testis fehlgedeutet werden kann. Die Untersuchung muss immer bimanuell vorgenommen werden. Dabei wird beim Hodenhochstand rechts mit der linken Hand der Leistenkanal komprimiert, um ein Hochgleiten des Hodens durch taktile Reizung der Haut zu verhindern. Anschließend wird versucht, den Hoden mit der rechten Hand von scrotal oder in der Inguinalregion zu palpieren. Die Untersuchung der linken Seite erfolgt spiegelverkehrt in gleicher Weise. Der retinierte Hoden weist differentialdiagnostisch gegenüber den inguinalen Lymphknoten eine größere Beweglichkeit auf. Die Lage des Hodens kann z.B. durch Messung des Abstandes zwischen Tuberculum pubicum (oberer mittiger Teil des Schambeinastes) und Hodenmittelpunkt objektiviert werden. Dieser Abstand ist bei Kindern vom ersten Lebensmonat bis zum 7. Lebensjahr mit einer Distanz von 6 ± 1 cm relativ konstant ist (Mayr J, 1993).
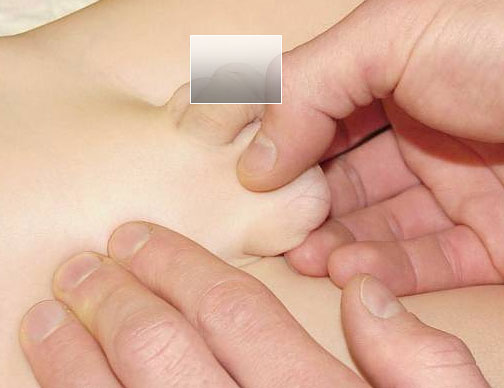
Typische vorsichtig tastende Untersuchung des Leistenkanales und des Hodens
II. Bildgebende Verfahren
Prinzipiell muss man sagen, dass die bildgebenden Verfahren – außer er Sonographie - (CT, MRI) in der Diagnostik des nicht palpablen Hodens von der Laparoskopie während der letzten Jahre eher in den Hintergrund gedrängt wurden. Die inguinalen Hoden (im Leistenkanal) können meist von einem geübten Untersucher durch Tasten erkannt werden.
- Die Ultraschalluntersuchung: Besonders bei adipösen Säuglingen und Kleinkindern ist der Nachweis des Hodens im Leistenkanal durch die Sonographie gut möglich. Die Aussagekraft der Untersuchung ist allerdings von günstigen Untersuchungsbedingungen (hochauflösender Linearschallkopf und ein ruhiges Kind) abhängig. Der Nachweis eines Bauchhodens ist sonographisch nicht sicher möglich (Fritzsche P.J., 1987).
- Die Computertomographie: Die Computertomographie konnte keine eindeutigen Vorteile in der Diagnostik bieten. Sie weist in manchen Berichten eine sehr hohe Versagerquote (z.B. 44 % falsch negative Befunde) bei zusätzlich hoher Strahlenbelastung auf und ist daher für diese Fragestellung nicht indiziert.
Die MRI-Untersuchung: In den letzten Jahren hat der MRI aufgrund seiner hohen Sensitivität an Bedeutung gewonnen, besonders in der Untersuchung beim Erwachsenen. Nachteilig sind die beim Kind notwendige Sedierung (Dämpfung durch ein Schlafmittel) bzw. Narkose, der schlecht abgrenzbare Hoden gegenüber anderen intraabdominellen bzw. retroperitonealen Strukturen (Kahademi M ,1980, Miyano T, 1991). Unter Umständen werden andere MRI-Techniken Vorteile bringen (Bretan PN, 1987. - Hormontest: Sind beide Hoden nicht tastbar, erfolgt zunächst eine hormonelle Abklärung mit einem Chorion-Gonadotropin-Stimulationstest (5000 IE/m2 Körperoberfläche HCG i.m. und Testosteronspiegel als Ausgangswert, 24 und 72 Stunden nach der Injektion. Ein Anstieg des Testosteronspiegels spricht für das Vorliegen von normalem Hodengewebe und unveränderte Werte sprechen für fehlendes Hodengewebe.
- Die Laparoskopie (Bauchspiegelung): Die diagnostische Methode der Wahl bei einseitig und beidseitig nicht palpablen und sonographisch nicht erkennbarem Hoden ist die Laparoskopie. Die Lage des Hodens, sein Verhältnis zum Nebenhoden und die Morphologie der Samenstranggebilde können laparoskopisch gut beurteilt werden (Wilson-Storey D, 1992). Bei inguinal nicht palpablen Hoden führen wir die Laparoskopie routinemäßig durch. Dieses Vorgehen erleichtert die Planung und Durchführung der späteren Orchidolyse und Orchidopexie. Aufgrund der Durchblutungsverhältnisse ist es möglich bei einem Bauchhoden laparoskopisch bereits den ersten Behandlungsschritt zu setzen, indem am mit einem Gefäßklips die zu kurzen Hodengefäße unterbindet und durchtrennt. Der Hoden wird nun von den restlichen Gefäßen durchblutet und kann zu einem späteren Zeitpunkt in einer zweiten Operation in den Hodensack verlagert werden (zweizeitige Operation nach Fowler – Stephens).
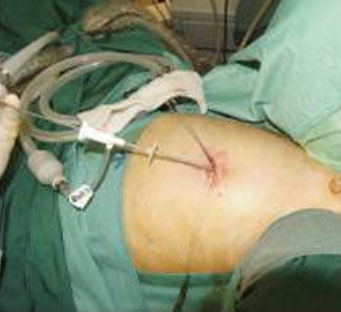
Bauchspiegelung mit einer dünnen 2mm Optik über den Nabel zur Suche nach einem, z.B. im Bauchraum zurückgebliebenen Hoden.
III. Die chirurgische Freilegung
Die chirurgische Freilegung stellt mit der Möglichkeit der makroskopischen Beurteilung, fallweise ergänzt durch eine Biopsieentnahme und der Möglichkeit gleichzeitiger therapeutischer Maßnahmen, einen wesentlichen Bestandteil der Therapie aber auch Diagnostik des Maldescensus testis dar.
6. THERAPIE
Ein Pendelhoden ist, soweit er wirklich „pendelt“, also großteils (> 50 % des Tages) im Scrotum vorliegt, nach heutiger Ansicht nicht therapiebedürftig. Die höchste Kontraktilität des M. cremaster findet sich zwischen 4 und 6 Jahren, weswegen typische retraktile Hoden gerade in dieser Altersgruppe gesehen werden (21). Wir kontrollieren jedoch diese Kinder in jährlichem Abstand. Beim adipösen Kind mit großteils inguinal liegendem Hoden und hypoplastischem Scrotum erscheint im Hinblick auf die Gonadenüberwärmung eine Hormontherapie (Erfolge in 95 – 100 %) ev. auch eine Orchidopexie (siehe operative Therapie) angezeigt.
- Konservative Therapie:
Eine Hormontherapie (hCG bzw. Gonadotropin–Releasing-Hormon GnRH Applikation) hat in folgenden Situationen die größten Erfolgschancen (Garagorri J.M. 1982, (Mathers et al. 2009): Geringer Hodenhochstand mit regelrecht ansetzendem Führungsband (Gubernaculum testis), weiters ein beidseitiger Hodenshochstand oder das Vorliegen eines retraktilen Hodens (kann in den Hodensackbereich gezogen werden gleitet aber sofort wieder zurück). Bei Vorliegen eines Hodenhochstandes wird heute die Durchführung einer „Hormonkur“ empfohlen. Bei beidseitigem Hodenhochstand kann man eine Wanderung der Hoden erwarten, da hier ein „hormonelles Defizit“ auslösend gewesen sein kann. Aber auch wenn die Hormongabe zu keiner nachträglichen Hodenwanderung führt, hat sie Vorteile in Bezug auf die Keimzellreifung (Transformation der Gonozyten in Spermatogonien / Adulte (dunkle) Spermatogonien vor dem 12. Lebensmonat) und die Festigkeit des Gewebes. Damit ist Gabe eines Releasing Hormons als unterstützende (adjuvante) Therapie zur Operation anerkannt (Schwentner et al. 2005). Die Therapie wird beispielsweise mit dem LHRH/GnRH-Nasenspray nach dem 6. Lebensmonat durchgeführt (Kryptochur ® 3 x tgl. 400mg über 28 Tage). Die In der Literatur werden Erfolgsraten von 23-60 % angegeben, wobei nach unseren Erfahrungen diese Prozentzahlen für den „echten Kryptorchismus“ zu hoch angegeben sind und viele dieser Hoden als Pendelhoden zu klassifizieren wären oder spontan deszendieren würden. Die Erfolgsrate ist indirekt proportional zur Höhe des Maldescensus. Von der schmerzhaften intramuskulären hCG Injektionen haben wir aufgrund der erhöhten Nebenwirkungsrate (Keimzellschädigung / Apoptosen; entzündliche Reaktionen) komplett Abstand genommen.
Allerdings müssen in diesem Zusammenhang folgende zwei Aspekte Beachtung finden:
Die Gonadotropinsubstitution (Hormonkur) führt, auch wenn kein Absteigen erfolgt, zu einer Vergrößerung und Verfestigung des Hoden und des Samenstranggewebes, was von einigen Autoren als günstig für eine nachfolgende Operation angesehen wird (Fonkalsrud E.W. 1986). Die Hormontherapie stimuliert die normale Funktion des Hodengewebes, auch nach erfolgreicher Orchidopexie. Die Leydigschen Zellen vermehren das endoplasmatische Retikulum und nehmen an Größe zu. Außerdem wurde eine Reifung und Zunahme der Keimzellen pro Hodentubulus beschrieben (Hadziselimovic F. 1987). Man sollte die Hormonkur - nach neueren Erkenntnissen - bereits vor Vollendung des ersten Lebensjahres durchführen.
- Operative Therapie:
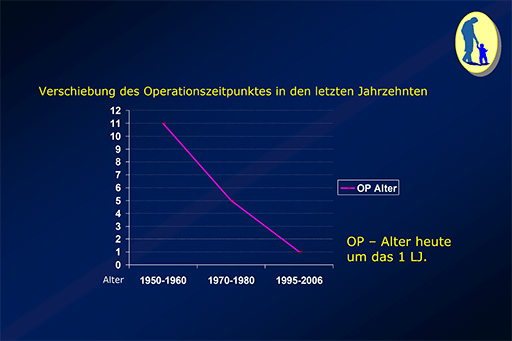
Stetes Absinken des empfohlenen OP – Alters. Aus heutiger Sicht empfiehlt sich ein Operationszeitpunkt um das 1. Lebensjahr.
Leider werden nach wie vor die Buben zu spät zu einer operativen Korrektur des Hodenhochtandes, nämlich um das 1. Lebensjahr, spätestens jedoch vor dem 15. Lebensmonat, vorgesehen bzw. an kinderchirurgische Abteilungen zugewiesen (Hensel et al. 2015).
Die operativen Therapien gliedern sich in folgende Möglichkeiten:
- Die typische Orchidolyse (Lösung des Hodens vom umgebenden Gewebe) mit dem Ziel der scrotalen Orchidopexie (Fixation des Hodens im Hodensack) ergänzt bei nicht palpablem Hoden durch die Laparoskopie (Schoemaker J. 1932, Bianchi A. 1989). Die Autotransplantation eines sog. Bauchhodens mit mikrovaskulärer Gefäßanastomose (Silber S.J. , Kelly J. 1976, Bianchi A. 1984). Ziel der operativen Therapie ist es möglichst um das 1. Lebensjahr, maximal vor Vollendung des 2. Lebensjahres bei allen Formen der Hodenektopie sowie der Hodenretention, eventuell ergänzend durch eine Hormontherapie (siehe oben) die Gonade in das Scrotalfach zu verlagern. Der empfohlene Operationszeitpunkt hat sich während der letzten Jahre zunehmend verändert. Von 1950 bis 1960 empfahl man zwischen 9 und 11 Jahren, von 1970 bis 1980 im Vorschulalter und heute im Alter um das 1. Lebensjahr zu operieren (Hutson J.M. Beasley SW 1992). Nach dem 2. Lebensjahr steigt die Infertilitätsrate signifikant an und mit zunehmendem Alter beschreiben Autoren einen möglichen Zusammenhang mit dem Grad der Dysplasie und damit mit dem Entartungsrisiko (Scott L.S. 1967, Gilbert J.B. 1940). Bei rechtzeitig zugewiesenen Patienten legen wir den Operationszeitpunkt zwischen dem 10. und 15. Lebensmonat fest. Voraussetzungen für ein gutes Operationsergebnis ist eine vollständige Mobilisierung und Abtragung des Processus vaginalis, weiters die Mobilisation der Vasa testicularis bis weit nach retroperitoneal, die Verlagerung der Samenstranggebilde nach medial der Vasa epigastrica und die sorgfältige Durchtrennung der Fasern des Musculus cremaster.
- Der Hoden erhält ursprünglich seine Durchblutung durch 3 Gefäßbündel (Arteria testicularis / Arteria ducti deferentis / Arteria gubernaculi). Lässt die zu kurze Vasa testicularis (Bauchhoden oder hochinguinaler Hoden) eine direkte scrotale Verlagerung des Hodens nicht zu, so wird nach Fowler-Stephens vorgegangen (Fowler B, Stephens F.D. 1959). Diese Methode basiert auf der Tatsache, dass der Hoden – dreifach - einerseits über die Arteria testicularis und andererseits über A. ducti deferentis sowie arterielle Kollateralen des Gubernaculum testis versorgt wird. Bei dieser Methode werden Samenstranggefäße (Vasa testicularis) weit entfernt von der Gonade durchtrennt (siehe Abb. 4) und der so genannte Kollateralkreislauf (Gefäßbrücke) zur Arteria ducti deferentis belassen. Danach lässt sich der Hoden in der Regel problemlos ins Scrotum verlagern. Draus ergibt sich, dass man bei hohem Leistenhoden, und Anwendung der Operation nach Fowler Stephens, die Durchtrennung des Gubernaculums mit der Arteria gubernaculi nicht erfolgen sollte. Man achtet somit auf den Erhalt der Arteria gubernaculi testis zusätzlich zur belassenen Arteria ducti deferentis, die den Samenstrang begleitet. Mit dieser Vorgangsweise haben wir in den vergangenen Jahren deutlich bessere Erfolge erzielt und konnten mit einer einzigen Operation (Einzeitiges Vorgehen) Hodenverlagerungen mit ausgezeichneten Resultaten erzielen. Die Pexie des Hodens an den Hodenhüllen mit zwei auseinanderliegenden Einzelknopfnähten dient der Fixierung in der neuen Lage und der Torsionsprophylaxe. Eine weitere Variante ist ein anderes zweizeitiges Vorgehen. Beim ersten Eingriff wir der Hoden bis in Höhe des Leistenkanals gebracht, danach erfolgt 6-12 Monate später die Verlagerung in das Scrotum.
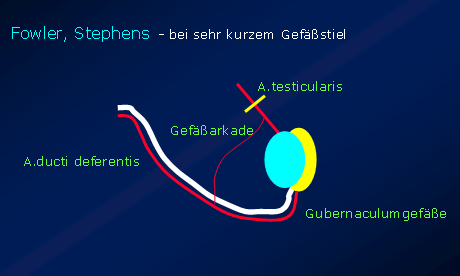
Der Hoden erhält seine Durchblutung durch 3 Gefäßbündel (Arteria testicularis / Arteria ducti deferentis / Arteria gubernaculi) - Mit fortschreitender Verbesserung der Mikrogefäßchirurgie wurde die freie Hodentransplantation vorgestellt. Diese Technik wird aufgrund des kleinen Gefäßkalibers frühestens nach dem 2. Lebensjahr durchgeführt, ist jedoch technisch auch in dieser Altersgruppe höchst problematisch und heute, wo man eine Hodenverlagerung um das erste Lebensjahr fordert nicht praktikabel.
- Für die Chirurgen relativ unbefriedigend ist die in bestimmten Situationen unumgängliche Orchidektomie, also die komplette Entfernung nicht funktionstüchtiger restlicher Hodenanteile. Die Indikation (Notwendigkeit) dazu wird man umso eher stellen, je älter das Kind ist (schon in der Pubertät), je kleiner und dysgenetischer der Hoden, je höher der Hoden retiniert ist, je ausgeprägter eine Hoden-Nebenhodendissoziation vorliegt, je unwahrscheinlicher die Fertilität der betroffenen Gonade ist und bei einseitigem Befund (King LR 1984). Aus kosmetischen und psychischen Gründen gab es die Möglichkeit der Hodenprothesenimplantation.
7. KOMPLIKATIONEN
I. Fertilität
Durch den Maldescensus ist der Hoden einer höheren Temperatur ausgesetzt. Die Temperatur im Scrotum liegt um mehrere Grad Celsius tiefer als die intraabdominelle Temperatur (9). Dies soll für die fehlende bzw. mangelnde Reifung des Hodengewebes verantwortlich sein. Die Folge ist eine herabgesetzte Fertilität. Der Hoden scheint die hohen Temperaturverhältnisse in den ersten zwei Lebensjahren zu tolerieren, erst danach findet sich eine signifikante Verminderung der Spermatogonien und des Tubuluswachstums (Mengel W. 1974). Heute definiert man den Konrrektur - Zeitraum von der Geburt bis zum 15. Lebensmonat zur Vermeidung von deutlichen Hodenschäden. Ausschlaggebend ist daher zu welchem Zeitpunkt der Hoden in seine normale Position verlagert wird. Der optimale Zustand liegt um das 1. Lebensjahr. Die Fertilität sinkt deutlich, wenn die Operation später erfolgt. Nur 37 % sind fertil wenn die Verlagerung zwischen 3 und 10 Jahren erfolgt. Bei unilateralem Maldescensus liegt die zu erwartende Fertilität, natürlich operationsalterbezogen, zwischen 6,2 und 13 Jahren zwischen 57 und 87%, bei bilateralem zwischen 14 und 43 % (Hutson J.M. Beasley S.W. 1992). Eine Möglichkeit den Hoden in Bezug auf Fertilität zu beurteilen, ist der Tubular Fertility Index (TFI). Unter dem TFI versteht man den Prozentsatz von Hodentubuli, die Spermatogonien enthalten. Der normale Hoden eines 15jährigen hat eine TFI von 100 %. Der hoch stehende Hoden des Gleichaltrigen hat 25 %. Der TFI scheint verkehrt proportional zur Höhe des Maldescensus zu sein: Der TFU eines Hodens am äußeren Leistenring lokalisiert beträgt 42%, der eines Hodens im Leistenkanal 20 % (Farrington G.H. 1969). Auch der gegenüberliegende, normal deszendierte Hoden kann auf dem Weg einer Antikörperbildung und AK-Reaktion geschädigt werden (Mengel W. 1981, Singer R. 1988(Zivkovic, Bica, and Hadziselimovic 2006). Im Rahmen der zu erwartenden Fertilität spielt auch die Nebenhoden-Hoden-Dissoziation eine Rolle. Bei starker Dissoziation ist auch bei relativ normalem TFI mit einer Sterilität zu rechnen. Daher sollte auch der makroskopische Gonadenbefund in der Fertilitätsprognose Berücksichtigung finden (8). Die Fertilität kann auch durch Bestimmung des Inhibin B im Blut, das von den Sertoli – Zellen des Keimepithels produziert wird festgestellt werden (Ong, Hasthorpe, and Hutson 2005; Cortes, Holt, and de Knegt 2016).
II. Entartungsrisiko
Das Risiko einer malignen Entartung ist für einen hoch stehenden Hoden beträchtlich und wurde im Vergleich zum deszendierten Hoden als 35-50-mal höher beschrieben (Whitaker R.H. 1988). Allerdings bezog man sich in dieser Untersuchung auf 0,3 % kryptorche Männer, dies erscheint im Vergleich zu anderen Beobachtungen unverhältnismäßig niedrig. Heute schätzt man das Risiko realistisch auf das 5-10fache (9). Am höchsten ist das Risiko für den intraabdominal gelegenen Hoden. Es ist 5x höher als bei einem inguinalen Hoden (Martin D.C. , 1975). 10% aller Keimzelltumore treten im nicht deszendierten Hoden auf, wobei wahrscheinlich nicht so sehr die anatomische Fehllage, als vielmehr die Abnormität und die Dysplasie des Hodens ausschlaggebend sind (6). Vergleichbar zu den Tumoren im deszendierten Hoden, entstehen die Hodenmalignome bei Maldescensus ebenfalls im Alter von 20-40 Jahren. Bei einseitigem Maldescensus besteht auch für den normal descentierten kontralateralen Hoden ein erhöhtes Malignomrisiko (Gehring G.C. 1974, Johnson D.E. 1968). In einer großen Studie aus Schweden (Jahr 2007) wo über 16000 Männer untersucht wurden, liegt das Risiko Hodenkrebs zu bekommen bei 2,23% wenn man vor dem 13. Lebensjahr operiert wurde. Erfolgt die Korrektur erst nach dem 13. Lebensjahr so steigt das Krebsrisiko auf 5,4%. Nach bisherigen Beobachtungen eliminiert eine operative Verlagerung des Hodens das Malignomrisiko nicht (Altman B L, 1967(Mathers et al. 2009).
Man muss aber in diesem Zusammenhang anführen, dass die Orchidopexien in diesen Untersuchungen großteils relativ spät erfolgt sind. Vergleichbare Resultate der „modernen“ frühen Orchidopexie vor dem 2. Lebensjahr liegen noch nicht vor. Beim Kind mit einem Operationszeitpunkt um das 2. Lebensjahr wird üblicherweise bei makroskopisch und palpatorisch unauffälligem Hoden keine routinemäßige Biopsie durchgeführt. Wird diese Operation erst in der Pubertät vorgenommen, so wird die Biopsie prinzipiell empfohlen. Seminome stellen 30-40 % aller Tumore im scrotalen Hoden dar, beim maldescendierten Hoden jedoch 60%. Ein Vorteil der Orchidopexie ist, dass die Entwicklung eines Hodentumors bei der im Scrotalfach fixierten Gonade früher erkannt werden kann..
III. Hernia inguinalis (Leistenbruch)
Die Häufigkeit eines Leistenbruches beim Maldescensus wird mit 65 % angegeben. Wird die Hernie symptomatisch, so soll in einem Akt der Bruchsack ligiert und der Hoden ins Skrotum verlagert werden. In den ersten Lebensmonaten ist der Samenstrang sehr zart und vulnerabel und das Risiko einer Läsion erhöht. Daher gehen wir bei Maldescensus mit Hernie des Säuglings zunächst wenn möglich konservativ vor, um sich dem optimalen Operationszeitpunkt zu nähern.
IV. Hodentorsion
Eine Hodentorsion findet sich überdurchschnittlich häufig bei hochstehenden Hoden. Ursächlich ist eine fehlende oder mangelhafte mesorchiale Fixation.
V. Postoperative Komplikationen
Die schwerste Komplikation ist die Hodenatrophie bzw. die Hodenresorption, die in 1 % aller Orchidolysen und Orchidopexien auftritt. Verursacht wird sie durch direkte Verletzung, Kompression oder Zerrung der Hodengefäße. In solchen Fällen wird der durchblutungsgestörte Hoden sukzessive resorbiert und es verbleibt letztlich Narbengewebe mit den Hodenhüllen. Hodenatrophien können durch eine ausgefeilte chirurgische Technik und die Verwendung von Lupenbrillen vermieden werden. Die Ursache eines Dystopierezidivs kann in einer unzureichenden retroperitonealen Mobilisierung, einer unvollständigen Durchtrennung der Cremasterfasern, oder der Entwicklung von Narbenzügen bedingt sein und liegt bei 1-5 %.
Literatur:
- Altman B L,,Malament M. : Carcinoma of the testis following orchidopexy. J Urol 97: 498-504, 1967
- Atwell J.D. : Ascent of the testis. Fact or fiction. Br J Urol 75: 474-477, 1985
- Backhouse K.M. : Embryology of testicular descent and maldescent. Urol Clin North Am 9: 315-325, 1982
- Benson D.C. ,Lotfi M.W. : The pouch techniquein the surgical correction of cryptorchidism in infants and children. Surgery 62: 967-972, 1967
- Bianchi A. ,Squire B.R. : Transscrotal orchidopexy: orchidopexy revisited. Pediatr Surg Int 4: 189-192, 1989
- Bianchi A. : Microvascular orchidopexy for high undescended testes. Br J Urol 56: 521-524, 1984
- Bretan PN. , Vigneron D.B. ,Hricak H. : Assesment of testicular metabolic integrity with P-31 MR spectroscopy. Radiology 162: 876-871, 1987
- Browne D. : Some anatomical points in operation for undescended testicle. Lancet 1: 460-465, 1933
- Campbell H.E. : The incidence of malignant growth of the undescended testicle: A reply and re-evaluation. J Urol 81: 663-669, 1959
- Cortes, D., R. Holt, and V. E. de Knegt. 2016. 'Hormonal Aspects of the Pathogenesis and Treatment of Cryptorchidism', Eur J Pediatr Surg, 26: 409-17.
- Engle E.T. : Experimentally induced descend of the testis in the Macaccus monkey by hormons from anterior pituitary and pregnancy urine. Endocrinology 16: 513-520, 1932
- Farrington G.H. : Histologic observations in cryptorchidism. J Pediatr Surg 4: 606-611, 1969
- Farrington G.H. : The position ond retractability of the normal testis in childhood with reference to the diagnosis and treatment of cryptorchidism. J Pediatr Surg 3: 53-59, 1968
- Fonkalsrud E.W. : Current concepts in the management of the undescended testis. Surg Clin North Am 50: 847-853, 1970
- Fonkalsrud E.W. : Undescended Testes, in Welch K.J. , Randolph J.G. , Ravitch M.M. , OtNeill J.A.Jr Rowe M.I. (eds): Pediatric Surgery. Chicago, Year Book Medical Publishers, Inc., 1986, pp 793-807
- Fowler B. ,Stephens F.D. : The role of testicular vascular anatomyin the salvage of high undescended testis. Aust N Z J Surg 29: 92-100, 1959
- Fritzsche P.J. , Hricak H. , Kogan B.A. , et al: Undescended testis: value of MR imaging. Radiology 164: 169-173, 1987
- Garagorri J.M. , Job J.C. , Canlorbe P. , et al: Results of early treatment of cryptorchidism with human chorionic gonadotropin. J Pediatr 101: 923-927, 1982
- Gehring G.C. , Rodriguez F.R. ,Woodhead D.M. : Malignant degeneration of cryptorchid testes following orchidopexy. J Urol 112: 354-356, 1974
- Gilbert J.B. ,Hamilton J.B. : Incidence and nature of tumors in ectopic testes. Surg Gynecol Obstet 71: 731-736, 1940
- Gill B. , Kogan S. , Starr. , et al: Significanceof epididymal and ductal anomalies associated with testicular maldescent. J Urol 142: 556-558, 1989
- Grendel D. , Roger M. ,Job J.C. : Plasma gonadotropin and testosterone values in infants witch cryptorchidism. J Pediatr Surg 97: 217-220, 1980
- Gross R.E. ,Jewett T.C.Jr. : Surgical experiences from 1222 operations for undescended testes. Jama 160: 634-640, 1956
- Hadziselimovic F. : Hormonal treatment of the undescended testis. J Pediatr Endocrinol 2: 1-5, 1987
- Hensel, K. O., T. Caspers, A. C. Jenke, E. Schuler, and S. Wirth. 2015. 'Operative management of cryptorchidism: guidelines and reality--a 10-year observational analysis of 3587 cases', BMC Pediatr, 15: 116.
- Hutson J.M. : A biphasic model for the hormonal control of testicular descent. Lancet II: 419-421, 1985
- Hutson J.M. Beasley S.W. : Inguinoscrotal descent of the testis, in Hutson J.M. Beasley S.W. (eds): Descent of the testis. London - Melbourne - Auckland, Edward Arnold, 1992, pp 33-49
- Hutson J.M. Beasley S.W. : Results of treatment, in Hutson J.M. Besaley S.W. (eds): Descent of the testis. London - Melbourne - Auckland, Edward Arnold, 1992, pp 158-170
- Hutson J.M. Beasley S.W. : The postnatal effect of cryptorchidism, in Hutson J.M. Beasley S.W. (eds): Descent of the testis. Lonodon - Melbourne - Auckland, Edward Arnold, 1992, pp 74-90
- Hutson J.M. Beasley SW,: Operative treatment, in Hutson J.M. Beasley S.W. (eds): Descent of the testis. London - Melbourne - Auckland, Edward Arnold, 1992, pp 118-145
- Hutson, J. M., and S. Hasthorpe. 2005. 'Testicular descent and cryptorchidism: the state of the art in 2004', J Pediatr Surg, 40: 297-302.
- Hutson, J. M., B. R. Southwell, R. Li, G. Lie, K. Ismail, G. Harisis, and N. Chen. 2013. 'The regulation of testicular descent and the effects of cryptorchidism', Endocr Rev, 34: 725-52.
- Johansen T.E.B. : Anatomy of the testis and epididymis in cryptorchidism. Andrologia 19: 565-569, 1987
- Johansen T.E.B. : Non-union of testis and epididymis. Scand J Urol Nephrol 22: 165-170, 1988
- John Radcliffe Hospital Cryptorchidism Study Group : Cryptorchidism: an apparent substantial increase since 1960. Brit Med J 293: 1401-1404, 1986
- Johnson D.E. , Woodhead D.M. , Pohl D.R. , et al: Cryptorchidism and testicular tumorigenesis. Surgery 63: 919-922, 1968
Kahademi M. , Seebode J.J. ,Falla A. : Selective spermatic arteriography for localization of an impalpable undescendend testis. Urology 136: 627-634, 1980 - Kaplan G.W. : Nomenclature of Cryptorchidism. Eur J Pediatr 152/2: 17-19, 1993
- King LR: Optimal treatment of children with undescended testes. J Urol 131: 734-735, 1984
- Koff W.J. ,Scaletscky R. : Malformations of the epididymis in cryptorchidism. J Urol 143: 340-343, 1990
- Martin D.C. ,Menck H.R. : The undescended testis: Management after puberty. J Urol 114: 77-85, 1975
- Mathers, M. J., H. Sperling, H. Rubben, and S. Roth. 2009. 'The undescended testis: diagnosis, treatment and long-term consequences', Dtsch Arztebl Int, 106: 527-32.
- Mayr J, Rune G, Spendel S, et al: Course of Pubic Tubercle - Centre of Testicle Distance in Children with and without Testicular Maldescent. Eur J Pediatr Surg 3: 33-36, 1993
- Mengel W. , Hienz H.A. , Sippe W.G. , et al: Studies on cryptorchidism: a comparison of histological findings in the germinative epithelium before and after the second year of life. J Pediatr Surg 9: 445-450, 1974
- Mengel W. Zimmermann F.A. : Immunologic aspects of cryptorchism, in Fonkalsrud E.W. Mengel W.: (eds): The Undescended Testis. Chicago, Year Book Medical Publishers, 1981,
- Miyano T, Kobayashi H, Shimomura H, et al: Magnetic resonance imaging for localizing the nonpalpable undescended testis. J Pediatr Surg 26: 607-609, 1991
- Nistal M. ,Panaigua R. : Infertility in adult males with retractile testes. Fertil Steril 41: 395-403, 1984
Ong, C., S. Hasthorpe, and J. M. Hutson. 2005. 'Germ cell development in the descended and cryptorchid testis and the effects of hormonal manipulation', Pediatr Surg Int, 21: 240-54. - Park W.H. ,Hutson J.M. : The gubernaculum shows rythmic contractility and active movement during testicular descent. J Pediatr Surg 26: 1-3, 1991
- Pauanik S.R. , Mencia L.F. ,Gilbert M.G. : Artificial testicles in children: A new silastic gel testicular prosthesis. J Urol 109: 735-736, 1973
- Puri P. ,Nixon H.H. : Bilateral retractile testes - subsequent effects on fertility. J Pediatr Surg 12: 563-570, 1977
- Schoemaker J. : Über Kryptorchismus und seine Behandlung. Chirurg 1: 1-9, 1932
- Schwentner, C., J. Oswald, A. Kreczy, A. Lunacek, G. Bartsch, M. Deibl, and C. Radmayr. 2005. 'Neoadjuvant gonadotropin-releasing hormone therapy before surgery may improve the fertility index in undescended testes: a prospective randomized trial', J Urol, 173: 974-7.
- Scorer C.G. : The descent of the testis. Arch Dis Child 39: 605-610, 1964
- Scott L.S. : Delayed treatment of cryptorchidism with subsequent infertility. Fertil Steril 18: 782-790, 1967
- Silber S.J. ,Kelly J. : Successful autotransplantation of an intraabdominal testis to the scrotum by microvascular technique. J Urol 115: 452-454, 1976
- Singer R. , Dickerman Z. , Sagvi M. , et al: Endocrinological parameters and cell - mediated immunity postoperation for cryptorchidism. Arch Androl 20: 153-157, 1988
- Snyder W.H.Jr. ,Chaffin L. : Surgical management of undescended testes. Jama 157: 129-135, 1955
- Whitaker R.H. : Neoplasia in cryptorchid men. Semin Urol 6: 107-109, 1988
- Wilson-Storey D,MacKinnon AE: The laparoscope and the undescended testis. J Pediatr Surg 27: 89-92, 1992
- Zivkovic, D., D. G. Bica, and F. Hadziselimovic. 2006. 'Effects of hormonal treatment on the contralateral descended testis in unilateral cryptorchidism', J Pediatr Urol, 2: 468-72.
Weiterführende Informationen/Studien:
Der Hodenhochstand (Maldescensus testis), Kryptorchismus





