Choledochuszyste
Die kongenitale cystische Erweiterung des Ductus choledochus wurde erstmals 1852 von Douglas beschrieben. In der Weltliteratur sind etwa 1500 Fälle beschrieben, wobei 2/3 in Japan gesehen wurden. Mädchen sind etwa 3mal häufiger betroffen als Knaben. Die Choledochuscyste entwickelt sich am ehesten bereits intrauterin und kann als cystisches Gebilde bereits vor der 20. Schwangerschaftswoche festgestellt werden. Basierend auf den anatomischen Beschreibungen von Alonzo-Lej und von weiteren Formen, die bei Cholangiographien gefunden wurden, unterscheidet man 5 Typen. Über 90 % der Choledochuscysten entsprechen dem Typ 1. Es findet sich eine fusiforme Dilatation des Ductus choledochus, wobei meist ein dilatierter Ductus cysticus und dilatierte Ducti hepatici münden.

Schema einer Choledochuszyste Typ I
Obwohl eine Reihe von durchaus plausiblen Theorien publiziert wurden, ist die Entstehung der Choledochuscysten nicht endgültig geklärt. Die distale Gallengangsobstruktion einerseits, bzw. eine Wandschwäche des Gallengangs andererseits, dürften die cystischen Veränderungen auslösen. In diesem Zusammenhang muß der pancreatico-choledochale Reflux erwähnt werden, bei dem Pankreassekret, durch die Galle aktiviert, in den Choledochus zurückläuft und eine Cholangitis hervorruft. Derartige Refluxe werden durch eine Fehleinmündung des Ductus pancreaticus in den Ductus choledochus, bzw. durch einen sogenannten „long common channel“, mit erhöhtem Fließwiderstand, begünstigt. In etwa der Hälfte der Fälle kann ein erhöhter Pankreasenzymgehalt als Cysteninhalt und als Hinweis eines choledochalen Refluxes gemessen werden. Obwohl diese Pathogenese plausibel erscheint, ist sie offensichtlich nicht universell anwendbar, so dass andere pathogenetische Mechanismen, wie z.B. eine pathologische Ganglienzellverteilung in der Choledochuswand, auch Beachtung finden müssen.
Die Symptomatik der Choledochuscyste ist intermittierend und besteht aus der Trias: Ikterus, eventuell kombiniert mit acholen Stühlen, Oberbauchtumor und Oberbauchschmerzen. In Anbetracht, dass 50 % der Fälle in der Kindheit, also in den ersten 10 Lebensjahren diagnostiziert werden und das die so genannte typische Symptomtrias häufig nicht angetroffen wird, sind die zystischen Choledochuserkrankungen als differentialdiagnostischer Aspekt bei chronisch rezidivierenden Oberbauchbeschwerden, aber auch im weiteren Sinn bei Symptomen, die unter anderen als „Nabelkolik“ subsumiert werden, in der pädiatrischen Praxis in Betracht zu ziehen. Natürlich kann auch eine Pankreatitis der erste Hinweis auf eine zystische Gallenwegserkrankung sein.
Für eine suffiziente Diagnostik stehen heute die Sonographie an erster Stelle, die Gallenwegsszintigraphie, die CT bzw. MR-Untersuchung und die ERCP, speziell bei größeren Kindern, zur Verfügung. Die MR-Cholangiographie ist heute die diagnostische Vorgangsweise der ersten Wahl.
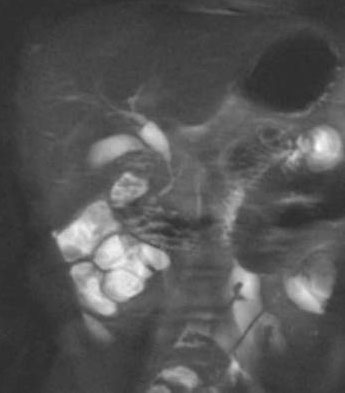
MR – Cholangiographie einer Choledochuszyste
Die Komplikationen der Choledochuszysten bestehen aus der Ruptur, der akuten Pakcreatitis, Leberabszessen, Leberfibrose , biliärer Zirrhose und schließlich der karzinomatösen Entartung. Die genannten Komplikationen sind von Bedeutung, wenn man bedenkt, dass eine Ruptur in 20 %, eine Pankreatitis in 30 % und eine maligne Entartung als Spätfolge bei 20 - 30 % der Patienten auftritt. Das Gallengangskarzinom entsteht aus dem Epithel der Cystenwand und tritt bei operierten Patienten, bei denen die Zyste nicht reseziert wurde, früher auf, als bei nicht operierten Patienten. Obwohl die meisten Choledochuszystenkarzinome im Alter von 30 - 35 Jahren beschrieben sind, gibt es auch Fälle, wo bereits Kinder (z.B. 12 Jahre altes Mädchen) betroffen sind. Das ist ein wesentlicher Aspekt, der den Wert einer frühzeitigen Zysteresektion unterstreicht.
Methoden der Zystendrainage, in Form einer Cysto-Duodenostomie, ursprünglich von Ladd und Gross vorgeschlagen, oder in Form einer Y-Roux-Cysto-Jejunostomie können heute wegen der Spätkomplikationen und Beschwerden nicht mehr empfohlen werden. Das Ziel ist es, die Choledochuszyste zur Gänze, unter Schonung des Pankreasganges, zu entfernen. Die biliodigestive Anastomose erfolgt nach unseren Erfahrungen am besten mit einer Y-Roux-Schlinge, die etwa 40 cm lang sein sollte und entweder in die beiden Ducti hepatici oder den proximalsten Anteil des Ductus choledochus implantiert wird. Nachdem sich üblicherweise, im Gegensatz zu manchen Fällen mit Gallengangsatresie, ein ausreichender Gallefluss rasch einstellt, ist die Gefahr einer aufsteigenden Cholangitis über die Y-Roux-Schlinge kaum gegeben. Eine Schienung der biliodigestiven Anastomose ist nach unserer Erfahrung nicht notwendig. Die operative Korrektur ist im ersten Lebenshalbjahr, ohne erhöhtem Risiko, möglich. Je länger die Gallengangszysten bestehen, um so ausgeprägter sind die Adhäsionen und desto schwieriger ist die Präparation, sodass, wenn die Zysten im Erwachsenenalter operiert werden, fallweise die dorsale Zystenwand im Bereich des Ligamentum hepatoduodenale mukosektomiert stehen gelassen wird. Das heißt, dass die komplette Zystenexstirpation, natürlich in erfahrenen Händen, um so leichter gelingt, je früher sie vorgenommen wird (z.B. innerhalb der ersten 6 Lebensmonate) wird. Bei intrahepatischen Choledochuscysten oder Dilatationen sollte, falls es möglich ist, die partielle Lobektomie der Leber erwogen werden.
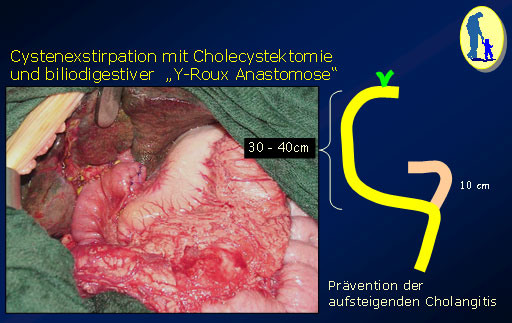
Resektion der Choledochuszyste und biliodigestive Anastomose mit Y – Roux.
Weiterführende Informationen/Studien:
Bauchschmerzen im Kindesalter:
Spezielle kinder- und jugendchirurgische Erkrankungen
Auswahl einzelner Erkrankungen:







